ポイント
- 1,103人のタイ人エイズ患者を対象に前向き臨床研究を実施
- 遺伝子検査により、エイズ治療薬による薬疹の発症頻度が有意に低下
- オーダーメイド医療の実現に向けた新たな一歩
要旨
理化学研究所(理研、野依良治理事長)は、タイで実施された遺伝子検査に基づくエイズ治療薬の使い分けに関する前向き臨床研究において、遺伝子検査の有用性を実証しました。これは、理研統合生命医科学研究センター(小安重夫センター長代行)の久保充明副センター長、同センターのファーマコゲノミクス研究グループ莚田泰誠グループディレクターらとタイ国立マヒドン大学医学部ラマティボディー病院、タイ王国保健省医科学局(DMSc)の共同研究グループが行った前向き臨床研究「GENPART(Genotype-based personalized prescription of nevirapine)Study[1]」の成果です。
タイでは、エイズ治療薬として比較的安価な「ネビラピン」がよく使われています。しかし、この薬による副作用として薬疹(薬によって起こる皮膚や眼、口などの粘膜に現れる発疹)の発症率が高いことが問題になっていました。2006年より共同研究グループは、ネビラピンの薬疹に関与する遺伝子の探索を行い、HLA-B*35:05およびCCHCR1の遺伝子型が、タイ人におけるネビラピンの薬疹に大きく関与していることを明らかにしてきました。
そこで共同研究グループは、この成果を基に、タイ人エイズ患者を対象とした前向き臨床研究、GENPART Studyを2009年に開始しました。この研究では参加した1,103人の患者を、遺伝子検査せずにネビラピンを投与する標準治療群と、遺伝子検査によってネビラピンを投与するかどうかを決める介入治療群の2群に無作為に分け、薬疹の発症率を比較しました。その結果、標準治療群と比べ介入治療群では薬疹の発症率が約3分の2に減少することが示され、遺伝子検査がエイズ治療薬による薬疹の軽減に有効であることを証明しました。
今回の成果により、タイ人エイズ患者に遺伝子検査を行うことで、ネビラピンによる薬疹のリスクを軽減できるようになります。個人に最適なエイズ治療の確立を目指したオーダーメイド医療の実現に向け、着実な一歩を踏み出したといえます。
本研究成果は、7月3日にマレーシア・クアラルンプールで開催されるエイズ関連の国際会議「IAS (International AIDS Society)2013」で発表されます。
背景
エイズウイルス感染者の発病や母子感染を防ぐためのエイズ治療薬は、毎日飲み続ける必要がありますが、エイズ治療薬は高価なため経済的な負担が大きくなります。そのため、タイでは、治療薬のなかでも比較的安価なエイズ治療薬「ネビラピン」を成分として含む「GPO-Vir®」が開発され、多くの医療機関で使用されています。しかし、ネビラピンによる副作用として薬疹(薬によって起こる皮膚や眼、口などの粘膜に現れる発疹)の発症頻度が21%と非常に高く、このことがタイ国内で問題となっています。
これまで、理研ゲノム医科学研究センター(現 統合生命医科学研究センター)、タイ国立マヒドン大学医学部ラマティボディー病院、タイ王国保健省医科学局(DMSc)の国際共同研究により、ネビラピンによる薬疹の起こりやすさに関連する遺伝子として、HLA-BおよびCCHCR1が発見されています。HLA-B遺伝子のHLA-B*35:05という型を持つか、あるいはCCHCR1遺伝子上の一塩基多型(SNP)[2]であるrs1576においてグアニン(G)を1つ以上持つ患者(GG型およびGC型)は、どちらも持っていない患者に比べてネビラピンによる薬疹が4.6倍起こりやすいことが分かっています。
これらの研究成果を医療現場へ応用するためには、臨床研究を実施する必要がありました。共同研究グループは、ネビラピンを投与する前に個人の遺伝子型を調べ、医師がその情報を基にエイズ治療薬を選択することで、薬疹の発症リスクを軽減できるかどうかを検討するための前向き臨床研究「GENPART Study」を、2009年にタイの9医療機関で開始しました。
研究手法と成果
まず、GENPART Studyに参加した1,103人の患者を、遺伝子検査せずにネビラピンを投与する標準治療群と、遺伝子検査によってネビラピンを投与するかどうかを決める介入治療群の2群に無作為にグループ分け(ランダム化)しました。介入治療群では、HLA-B*35:05およびCCHCR1の遺伝子検査により薬疹発症の非リスク型と判定された患者の場合は通常通りネビラピンを服用し、リスク型と判定された患者はネビラピンではなく、他のエイズ治療薬を服用してもらいました(図1)。標準治療群と介入治療群における薬疹の発症率を比較したところ、それぞれ18.0%および13.2%であり、標準治療群と比べ介入治療群では薬疹の発症率が約3分の2に減少することが示されました。すなわち、遺伝子検査がエイズ治療薬による薬疹の軽減に有効であることを証明しました。
なお、今回の臨床研究では、凸版印刷株式会社、株式会社理研ジェネシス[3]および理研が共同開発した、小型遺伝子解析システム「Quimple」のプロトタイプを病院内に設置し、遺伝子解析を行いました。Quimpleは、採血から解析結果出力までの遺伝子型判定を約1時間で実現しており、将来、医療現場に普及すれば遺伝子検査のために患者を長時間待たせることがなくなると期待されます。
今後の期待
タイ人エイズ患者に遺伝子検査を行うことで、ネビラピンによる薬疹のリスクを軽減できるようになり、個人に最適なエイズ治療の確立を目指した、オーダーメイド医療の実現に向け、着実な一歩を踏み出したといえます。
原論文情報
- Sasisopin Kiertiburanaku
"HLA-B*35:05 and CCHCR1 screening reduces nevirapine-associated cutaneous adverse reactions in Thailand: A prospective multicenter randomized controlled trial"
The 7th International AIDS Society Conference on HIV Pathogenesis, Treatment and Prevention (IAS 2013), July 3, 2013. Kuala Lumpur
発表者
理化学研究所
統合生命医科学研究センター ファーマコゲノミクス研究グループ
グループディレクター 莚田 泰誠 (むしろだ たいせい)
お問い合わせ先
統合生命医科学研究推進室
金子 明義(かねこ あきよし)
Tel: 045-503-9121 / Fax: 045-503-9113
報道担当
理化学研究所 広報室 報道担当
Tel: 048-467-9272 / Fax: 048-462-4715
補足説明
- 1.GENPART (Genotype-based personalized prescription of nevirapine) Study
HLA-B*35:05および CCHCR1の遺伝子検査によるエイズ治療薬の使い分けの有用性を実証するために、2009年に開始した臨床研究。タイの9医療機関が参画した。参加した患者を抽選により標準治療群と、遺伝子検査による介入治療群の2つにグループ分け(ランダム化)し、追跡調査をすることによりグループ間の薬疹の発症頻度を比較した。このような研究デザインを前向き(プロスペクティブ)臨床研究という。 - 2.一塩基多型(SNP)
ヒトゲノムは、約30億塩基対からなるとされているが、1人ひとりを比較するとその塩基配列には違いがある。このうち、集団内で1%以上の頻度で認められる塩基配列の違いを多型と呼ぶ。遺伝子多型で最も数が多いのは一塩基の違いであるSNP。遺伝子多型による塩基配列の違いは、遺伝子産物であるタンパク質の量的または質的変化を引き起こし、病気へのかかりやすさや医薬品への効きやすさ、副作用の強さなどに影響を及ぼす。 - 3.理研ジェネシス
理研ゲノム医科学研究センター(現 統合生命医科学センター)が培った遺伝子解析技術を基盤として、株式会社理研ベンチャーキャピタル(有馬朗人社長)と凸版印刷の共同出資によって2007年10月15日に設立した。理研との技術連携を図りながら、遺伝子解析の受託解析事業、解析システム事業、周辺サービス事業などを推進し、オーダーメイド医療を実現化することによって個々人の生活向上を図る。
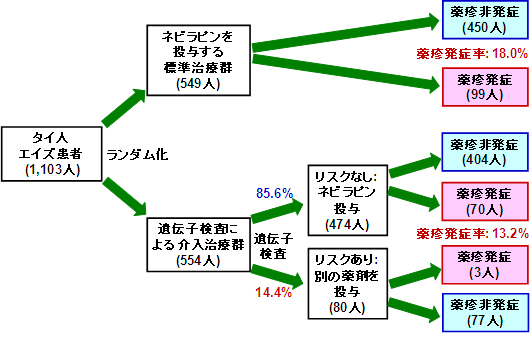
図1 GENPART Studyの臨床研究の概要と結果
