2012年10月11日
独立行政法人理化学研究所
遺伝子多型を組み合わせ日本人のための前立腺がんリスク診断法を開発
-従来の前立腺がん検診を補足し、より身体への負担が少ない診断方法の確立へ-
ポイント
- 前立腺がん関連の一塩基多型(SNP)16種を組み合わせた新しいリスク診断法
- 従来の前立腺がん検診(PSA検査)と併用することで診断精度の向上に期待
- オーダーメイド医療実現化プロジェクトの成果を活用、実用化に一歩前進
要旨
理化学研究所(野依良治理事長)は、文部科学省が推進するオーダーメイド医療実現化プロジェクト※1(久保充明プロジェクトリーダー)が収集、提供した試料を用いて同定した前立腺がんに関連する一塩基多型(SNP)※2を、16種組み合わせて、日本人の前立腺がん発症リスクを診断する方法を開発しました。これは、理研ゲノム医科学研究センター(久保充明センター長代行)のバイオマーカー探索・開発チームの中川英刀チームリーダーと統計解析研究チームの高橋篤チームリーダー、京都大学医学研究科泌尿器科学教室の小川修教授、赤松秀輔医師、岩手医科大学医学部泌尿器科学教室の藤岡知昭教授、高田亮講師、東京大学医科学研究所の中村祐輔教授らの共同研究グループによる成果です。
前立腺がんは世界で最も発症頻度の高いがんの1つであり、日本でも食生活の欧米化や人口の超高齢化に伴い、罹患者数が急激に増加しています。前立腺がんの診断法としてPSA検査※3が広く普及していますが、最近、その診断精度が問題視されています。近年になって約30億塩基対あるヒトゲノムの解析技術が進み、SNPなどの塩基配列と病気のリスクとの関係について明らかになってきています。これまでに世界で前立腺がんの発症に関連するSNPが50個以上発見されてきています。共同研究グループは、その中で日本人の前立腺がんと関連が証明された16種のSNPを組み合わせて、日本人のための前立腺がん発症のリスク診断法を開発しました。この診断法を日本人と日系人、合計4,963人の前立腺罹患者と8,035人の対照群と比較することでその精度と再現性を確認することができました。また、PSA検査においてその診断精度に問題がある境界領域(グレーゾーン※4;PSA血清値4~10ng/ml)の男性に着目し、過去に報告されたデータやSNP情報から前立腺がん発症リスクを計算しました。すると、通常グレーゾーンの男性の場合、前立腺針生検※5によって前立腺がんが発見されるのは20%ほどですが、今回のSNP検査を適応すればグレーゾーンの男性の4分の1は前立腺がん発症リスクが10%未満でした。つまり、この4分の1の男性は、身体への負担が大きく合併症の危険を伴う前立腺針生検を回避できる可能性があります。したがって、SNP検査を有効に活用すれば、PSA検査による前立腺がん検診をより効率的に運用できると期待できます(前立腺がん検診の個別化)。
本研究成果は、米国のオンライン科学雑誌『PLoS ONE』(10月10日付け:日本時間10月11日)に掲載されます。
背景
前立腺がんは世界で最も発症頻度の高いがんの1つで、一般的に欧米人に多くアジア人には少ないがんと考えられてきました。しかし、日本でも、食生活など生活習慣の欧米化や人口の超高齢化に伴い、その罹患者数は急激に増えてきています。日本における前立腺がんの年齢調整罹患率※6の年次変化をみると、1975年は10万人あたり7.1人と低い状況でしたが、2006年には40.2人と約5.6倍に増加しています。また、2020年には罹患者数が8万人に近くになり、男性のがんでは肺がんに次いで2番目に多くなると予測されています。(出典:がん統計白書2004、がんの統計2011)
前立腺がんは、一般的に増殖が遅く、ホルモン療法などさまざまな治療法があり治癒の可能性が高いがんとして知られています。高齢者の多くが症状のない早期の前立腺がんにかかっているとの報告があり、こうした場合には、積極的な治療を行わないこともあります。また、前立腺がん診断によく使用されるPSA検査で見つかった早期の前立腺がんは、手術をしてもしなくても死亡率に差はないとの最近の報告もあります。前立腺がん診断に用いられるPSA検査は、一般的な住民検診として広く普及していますが、最近その検査の診断精度について問題視されています。例えば、診断の基準となる血清PSA値が異常に高い場合、前立腺がんだけでなく前立腺肥大や前立腺炎も含まれることがあります。また、反対に血清PSA値が低い場合でも前立腺がんが見つかることが報告されています。このようにPSA検査は治療が必要な前立腺がんだけを検出する機能に乏しく、診断およびその後の治療に伴う医療経済的な面でもその是非が問われています。
前立腺がんの危険因子として、人種(アフリカ人>欧米人>アジア人の順に多い)、欧米型食生活、加齢などが挙げられていますが、特定の危険因子は分かっていません。しかし、日本や欧米での研究で、これまでに前立腺がんの発症に関連する多数の遺伝子やSNPが発見され、前立腺がんの発症には遺伝的要因の関わりが他のがんよりも強いことが明らかになってきています。
研究手法と成果
理研ゲノム医科学研究センターを中心とした共同研究グループは、日本人における前立腺がんの関連遺伝子やSNPを見いだすため、オーダーメイド医療実現化プロジェクトで収集した約5,000人の前立腺がん罹患者群について、ゲノムワイドSNP関連解析※7を行ってきました。
この研究によって、これまで日本人の前立腺がん発症と強い関連がある新規のSNPを2010年に5種(2010年8月Nature Genetics掲載 2010年8月2日プレスリリース)、2012年に4種(2012年2月Nature Genetics掲載 2010年2月27日プレスリリース)、発見してきました。また、これまでに世界でさまざまな人種の前立腺がん発症に関連するSNPが50種以上発見されてきています。
共同研究グループは、日本人の前立腺がんとの強い関連が証明された16種のSNPを組み合わせて、日本人の前立腺がん発症のリスク診断法を開発しました。血液検査でそれらのSNPの有無を判定し、それぞれのSNPが持つ前立腺がん発症リスクを積算して、その個人が持つ前立腺がん発症リスクを推定します。このリスク診断法について、日本人とアメリカ在住の日系人、合計4,963人の前立腺がん罹患者と8,035人の対照群で試したところ、その精度と再現性を確認することができました。このSNPによる前立腺がんのリスク診断法の指標は、従来のPSA検査とは別の指標で評価するため検査結果が重複することはありません。そのため、PSA検査と組み合わせることで前立腺がんの診断精度を向上させることが期待できます。
そこで、PSA検査において最もその診断精度に問題がある異常値と基準値の境界領域(グレーゾーン;PSA血清値が4~10 ng/ml)の男性に着目し、過去に報告されたデータやSNP情報から、前立腺がん発症リスクを計算しました。通常PSA検査でグレーゾーンの男性の場合、前立腺針生検によって前立腺がんが発見されるのは20%ほどです。しかし、今回のSNP検査を適応した場合、グレーゾーンの男性の4分の1は前立腺がん発症の低リスク群に入り、前立腺がん発症リスクが10%未満となることが予測できました(図1)。従来のPSA検査でグレーゾーンだった男性の多くは、身体的な負担が大きくさまざまな合併症の危険を伴う前立腺針生検を不必要に受けています。今後、PSA検査にSNP検査を補足すると、精度の高い診断結果が得られ不必要な前立腺針生検を回避できる可能性があります(前立腺がん検診の個別化)。低リスク群でも前立腺がんを発症する可能性が0%ではありませんが、前立腺がんは一般的に増殖が極めて遅く、簡易なPSA検査を定期的に受けることによって、後に的確に診断して適切に治療することができるので、このSNP検査による個別化の弊害は、極めて少ないものと考えられます。
今後の期待
今回開発したSNP検査をPSA検査と併用することで、不必要な前立腺針生検を回避でき、PSA検査を中心とした前立腺がん検診をより効率的に運用できることが期待できます。そして、このSNP検査が広く普及すれば、超高齢化社会の到来に伴い急激に増えると予測されるPSA検査陽性者の前立腺針生検や前立腺がんの治療に伴う医療費の低減に貢献すると期待できます。
原論文情報
- Akamatsu S et al.“Reproducibility, performance, and clinical utility of a genetic risk prediction model for prostate cancer in Japanese”, PLoS ONE. 2012.
doi, 10.1371/journal.pone.0046454
発表者
理化学研究所
ゲノム医科学研究センター バイオマーカー探索・開発チーム
チームリーダー 中川 英刀(なかがわ ひでわき)
お問い合わせ先
横浜研究推進部 企画課
Tel: 045-503-9117 / Fax: 045-503-9113
報道担当
理化学研究所 広報室 報道担当
Tel: 048-467-9272 / Fax: 048-462-4715
補足説明
- 1.オーダーメイド医療実現化プロジェクト
文部科学省リーディングプロジェクトとして2003年に開始。東京大学医科学研究所に設置されているバイオバンクジャパンに収集されたDNAや血清試料、臨床情報を解析し、遺伝子の違いを基に病気や薬の副作用の原因などを明らかにして、新しい治療法や診断法を開発するためのプロジェクト。理研ゲノム医科学研究センターは、遺伝子解析の中心的な役割を果たしている( バイオバンク・ジャパン(BBJ))。 - 2.一塩基多型(SNP)
SNPは、Single Nucleotide Polymorphismの略。 ヒトゲノムは約30億塩基対からなるが、個々人を比較するとその塩基配列には違いがある。この塩基配列の違いのうち、集団内で1%以上の頻度で認められるものを多型と呼ぶ。遺伝子多型は遺伝的な個人差を知る手がかりとなるが、最も数が多いのは一塩基の違いであるSNPである。多型による塩基配列の違いが遺伝子産物であるタンパク質の量的または質的変化を引き起こし、病気のかかりやすさや医薬品への反応の個人差をもたらす。 - 3.PSA検査
PSA(prostate-specific antigen)は、前立腺組織で特異的に作られるタンパク質で、その値が高い場合は前立腺の異常を示す。PSA検査受診者の8.8%が血清PSA基準値(4ng/ml)を超え、2次検診の受診を勧められる。血清値が10ng/ml以上が異常値となり、前立腺がんの集団検診に有用であると考えられている。日本でも70%以上の市町村がPSA検査を導入している。しかし、前立腺炎や前立腺肥大でも異常値を示し、また低くても多くの前立腺がんが見つかることから、前立腺がんの死亡率減少への貢献度や医療経済的な面で、PSA検査を一般的な住民検診として実施することへの問題点が指摘されている。 - 4.グレーンゾーン
PSA検査値が4~10ng/mlの場合、PSA検査の精度が極めて悪くなり、血清PSA値のグレーゾーンとして、前立腺針生検の適応の疑問が提唱されている。グレーゾーンの検査者は、2次検査として身体への負担が大きい前立腺針生検を行い、そのうちの約20%が前立腺がんと診断される。そのため、残り80%は前立腺針生検が不必要だと考えられる。一方でPSA基準値の4ng/ml以下であっても、前立腺がんが10~15%発見されるという報告もあり、基準値の設定は議論の対象となっている。 - 5.前立腺針生検
麻酔下の状態で超音波を見ながら、肛門や会陰部から前立腺に向けて針を刺して、前立腺組織を採取する検査。採取した前立腺組織は後日顕微鏡で見てがん細胞があるかチェックする。通常、12カ所以上の穿刺を行う。合併症として、出血や前立腺炎が起こることがあり、身体的な負担が大きいことから入院して行う場合が多い。 - 6.がんの年齢調整罹患率
がんは高齢になるほど罹患率が高くなるため、人口の年齢構成が異なる集団でがんの罹患率を比較するためには、年齢構成の影響を補正しなければならない。年齢階級別に罹患率を計算し、標準とする人口集団の重みを掛け合わせて計算する。 - 7.ゲノムワイドSNP関連解析
一塩基多型(SNP)を用いて疾患と関連する遺伝子を見つける方法の1つ。ある疾患の患者とその疾患にかかっていない被験者の間で、多型の頻度に差があるかどうかを統計的に検定して調べる。ゲノムワイドSNP関連解析では、ヒトゲノム全体を網羅するような50~100万カ所のSNPを用いて、ゲノム全体から疾患と関連する領域や遺伝子を同定する。
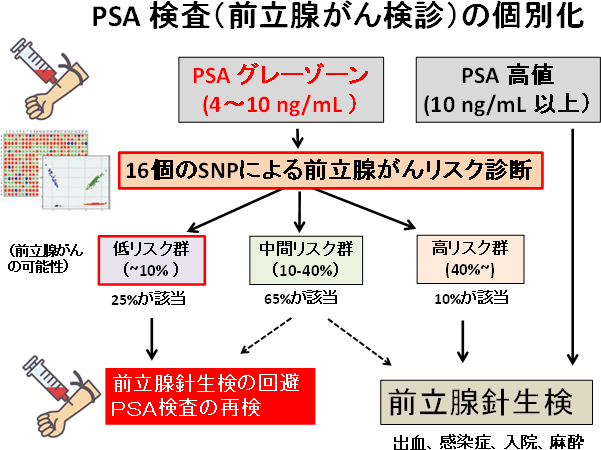
図1 PSA検診後にSNP検査を導入することで個々人に適応した検査を提案 (前立腺がん検診の個別化)
PSA検査でグレーゾーン(血清PSA値4~10ng/mL)だった男性に対して、16種のSNP検査を行い、前立腺がん発症リスクを判定する。今回の計算結果によると、全体の4分の1の男性は低リスク群に入り、前立腺がんが発見される可能性が10%未満となることが予測され、体の負担が大きく費用のかかる前立腺針生検を回避できる。低リスク群の人たちは、簡易なPSA検査を定期的に受けて、経過観察を行うことで的確に診断を行う。PSA検診後にSNP検査を導入することで、リスク度合に応じて個人に適切な2次検査を提案できる。
